鼠径へルニアの手術前にCT検査を行っている施設は多いです。当院でも、手術前の精査の一つとしてCT検査を行っています。
「なぜ、CTを撮るのか」について、よく質問を受けますので、答えていきたいと思います。
鼠径へルニアの診断方法として、ガイドラインではどのように記載されているのでしょうか。診療ガイドライン第1版(2015年)を見てみると、
C-Q3 治療前診断は身体所見のみでよいか?(2015)
典型的な膨隆を伴うものには身体所見のみでよい。疑わしいもの、非定型的なもの、治療においてより正確な診断を必要とする場合などでは他の診断方法を加える。(推奨グレードC1)
CQ3-1 身体所見以外の診断方法は何か?(2015)
身体所見の不明確な場合や症状から疑わしい例には超音波、CT、MRI、ヘルイオグラフィーなどから侵襲度などを考慮して行う。(推奨グレードC1)
と、なっています。つまり、典型的な膨らんだり引っ込んだりする鼠径へルニアの診断には、身体所見のみで十分で、『画像検査は必要としない』というのが結論になります。最新の診療ガイドライン第2版(2024年)では、身体所見については触れられず、画像検査の必要性について言及されています。
CQ3-1 鼠径部ヘルニアの診断に画像検査は推奨されるか?(2024)
還納可能な鼠径部の膨隆を認める鼠径部ヘルニアの診断にルーチンの画像検査は推奨されない。膨隆がはっきりしない鼠径部へルニアには、立位やバルサルバ手技を伴う超音波検査を第一選択とすることが望ましい。(エビデンスの確実性:低)
なぜ鼠径へルニアの術前検査でCTを撮るのか?
前述したとおり、鼠径ヘルニアの診断には触診で行うというのが、ガイドラインに明記されています。それなのになぜ、CTを撮らなければならないのでしょうか。それは、全身麻酔かつ腹腔鏡で手術を行うことが増えてきたことが影響しています。腹腔鏡手術では、鼠径部から少し離れた臍からカメラを挿入して腹腔内に入ります。また手術操作のための『鉗子』と呼ばれる長い棒状の手術器具も、鼠径部から少し離れたところに挿入します。鼠径部から少し離れた部分も手術の影響を受ける可能性があるため、お腹全体の確認をする必要がでてきます。そのためにCTを撮るのです。
せっかく全身麻酔をかけて手術を行うわけですから、事前に鼠径へルニア以外の病気を確認したいという理由もあります。CTを撮ることでお腹の中の多くの情報がわかるのです。鼠径部周辺の解剖が詳しく把握できることはもちろんですが、腹部全体を観察することができるため、鼠径ヘルニア以外の病気を偶然、見つかることがあります。当院でも、CTを撮影するメリットが大きいため、術前検査の一環としてCTを行っています。実際にCTを撮影したうちの約1-2%で癌のような悪性疾患が見つかったり、約1割程度で膵嚢胞などの慎重な経過観察が必要な病気が見つかることもあります。鼠径へルニアよりも治療を急がなければならない病気が潜んでいないかを見極める必要があるのです。
つまり、全身麻酔で腹腔鏡手術を行うからこそ、術前のCT検査が必須になってきたと考えられます。
鼠径へルニア手術は、腰椎麻酔での鼠径部切開法が普通で、術前にCTなんて撮らなかった
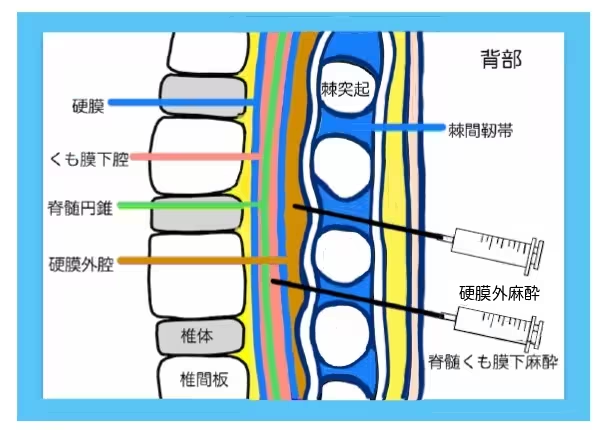
20年以上前、私が研修医だった頃の話ですが、鼠径ヘルニアの手術は脊髄くも膜下麻酔(脊椎麻酔、腰椎麻酔とも呼ばれます)で行うのが一般的でした。脊髄くも膜下麻酔とは脳神経から続いている脊髄の周囲のスペース(脊髄くも膜下腔)に麻酔薬を投与する方法です。脊髄は、脳脊髄液に満たされた脊髄くも膜下腔の中におさまっていて、背骨に包まれて守られています。通常の鼠径ヘルニア手術は、脊髄くも膜下麻酔で行われていることが多く、鼠径部以下の下半身に麻酔を効かせます。鼠径ヘルニア手術は、体表から腹壁を補強する手術のため、腹腔内の操作がありません(厳密に言えば、腹膜処理のときに一瞬だけ開腹することがあります)。そのため、全身麻酔ではなく、こういった脊髄くも膜下麻酔で行われることが多かったのです。脊髄くも膜下麻酔では、意識ははっきりしている状態で、腰から下の痛覚はなくなります。触覚はわずかに残るため、触られている感じがあるけど、痛くない状態になります。脊髄くも膜下麻酔では、通常、3-4時間下半身が全く動かなくなるので、その間、歩行ができなくなります。また、脊髄くも膜下麻酔は、脊髄くも膜下腔に麻酔薬を注入する麻酔ですが、その穿刺の際の針穴から脳脊髄液が漏れ出たことで強い頭痛が発生することがあります。脳脊髄液が漏れ出て脳圧が下がることで原因と考えられています。穿刺後の頭痛は発生率0.5%前後といわれ、治療は特別なことは必要とせず安静にしていれば治りますが、治るまで1週間ほど時間がかかります。脊髄くも膜下麻酔には、①術後にすぐに歩行することができない、②難治性頭痛が発生するおそれがあることから、日帰り手術で用いられることはありません。日帰り手術では、手術中は全身麻酔、術後は手術終了間際に投与した局所麻酔と鎮痛薬で対応しています。
脊髄くも膜下麻酔では、全身麻酔と違って呼吸器管理の必要がないため、術前検査が全身麻酔の術前のものより少なくて済みます。特殊なケースを除いてCTを撮ることはなかったのです。
最近の鼠径へルニア手術は、腹腔鏡手術が増えている
最近の鼠径へルニア手術は、日帰り全身麻酔で腹腔鏡手術を行うのが徐々に増えてきています。前述したとおり、脊髄くも膜下麻酔は術直後数時間、歩行することができなくなるので日帰り手術には向いていません。日帰り手術を行うためには、全身麻酔と局所麻酔が必要になります。
2000年代の前半から普及し始めた鼠径部切開法での日帰り手術では、全身麻酔+局所麻酔での手術が中心でした。鼠径部切開法での全身麻酔は静脈麻酔で眠った状態になります。筋弛緩薬を使わないので呼吸は自発呼吸になり、人工呼吸器につながるための挿管チューブやラリンゲルマスクは必要ありません。酸素マスクを当てるだけのことがほとんどです。ちょうど、胃カメラや大腸カメラの時と同じような全身麻酔になります。全身麻酔ではありますが、人工呼吸器につながる必要はないため、呼吸機能などの術前検査は行わないことが多く、特殊なケースを除いて、CT検査も行いません。
2010年代後半から、腹腔鏡での日帰り手術が広がり始めました。腹腔鏡での手術では、基本的に筋弛緩薬を使うため、自分で呼吸することができなくなり、人工呼吸器につながります。手術前に行われる全身状態の検査も、他の大きな手術と同じように胸部レントゲン・心電図・呼吸機能・血液検査・尿検査まで行うようになりました。また、腹腔鏡を使うことで腹腔内の操作も行われるため、事前にCTによる確認が必要になってきたのです。『腹腔鏡で手術を開始して、腹腔内を観察したら、大きな腫瘍が見つかった』なんてことが手術当日にわかっても非常に困ってしまいます。事前にCT検査を行うのは、鼠径へルニア周囲の解剖の把握だけでなく、鼠径へルニア以外の大きな病気がないことを確認するために必要なのです。
当院では術前検査の一環としてCT検査を行っています
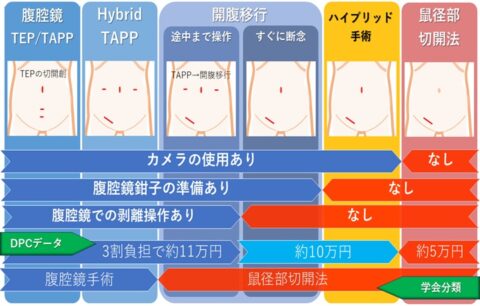
当院での腹腔鏡下鼠径へルニア手術は、TEP法で行っています。厳密にいうと、TEP法では腹腔内に入らない手術になるため、CTを撮る必要がないかもしれません。しかし、反対側の鼠径へルニアの有無の確認、手術終了直前にメッシュの展開や予期せぬ腹膜損傷の確認のため、TEP法ですが、あえて腹腔内にカメラを挿入して、最初と最後に腹腔内観察を行います。少しでも腹腔内へのアプローチがあるので、術前のCT検査が必要と考えています。
受診される際、数か月以内に他院で腹部CTを撮っている場合は代用できることもありますので、受診時に伝えていただければと思います。
この記事を書いたのは…
2002年山梨医科大学卒業。2008年長野市民病院でTEP法をみて衝撃を受ける。以来、鼠径ヘルニアの理想的な治療はTEP法だと確信して手技の研鑽を積む。2017年8月の開院から全ての手術を執刀。「初診から術後経過まで、執刀した外科医が責任を持って診るべし」が信条。好きな言葉は『創意工夫』